Лечение варикозной болезни сегодня — это минимум вмешательства и максимум эффекта, в чем журналисты убедились воочию.
На смену классической операции по удалению варикозных вен через разрезы кожи с болью после операции, длительным пребыванием в стационаре и длительной реабилитацией пришли лазерные вмешательства, выполняемые амбулаторно. Нам, журналистам, наблюдать за такой процедурой было интересно, а больной, как говорится, не успел даже испугаться. Мужчина вскрикнул, может, только один раз, а постоянно на вопросы хирурга о его самочувствии говорил, что все хорошо, ему «не больно». Для такой операции не требуется общей или спинальной анестезии, так что по завершении манипуляций… пациент уже шел следом за хирургом в его кабинет с таким настроением, словно это была 20-минутная релаксация.
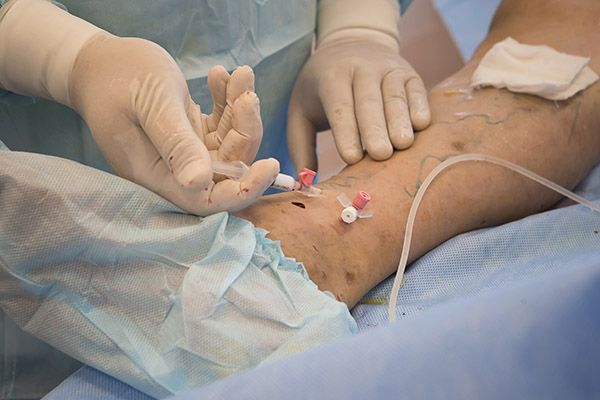
Больному выполнялось самое щадящее (местное) обезболивание — около вены, которую необходимо исключить из кровотока, вводился специальный анестезирующий раствор, который создает вокруг нее своеобразный футляр, уменьшает вену и одновременно защищает окружающие ткани от воздействия лазера.
— По венам кровь течет от конечностей к сердцу, и поскольку это происходит против силы тяжести, то крови подниматься тяжело. Природа предусмотрела ей в помощь важный механизм — клапаны, которые пускают порцию крови вверх и закрываются, чтобы она не опускалась вниз, — объясняет перед операцией хирург-флеболог Медицинского лечебно-консультативного центра Sante, врач 1-й квалификационной категории Павел Гаврин. — Однако если вена расширена, то клапаны не закрываются, кровь падает вниз, а там на очереди вторая порция, и эта вынуждена искать себе какое-то место. Так сказать, «лишняя кровь» постоянно находится в ногах. Больной испытывает при этом боль, тяжесть, отеки, судороги. Застойный процесс неизбежно прогрессирует, нарастает риск образования тромбов. Фактически в любой момент тромб может оторваться и с током крови достичь легкого, где заблокирует сосуд. Это будет тромбоэмболия легочной артерии и даже угроза внезапной смерти…

Однако к тому времени, как произойдет катастрофа, избыток крови в венах постепенно начнет повреждать окружающие ткани — просачиваться и насыщать их, что чисто внешне заявит о себе коричневыми пятнами на коже. Если затянуть с лечением вен до этого момента, то избавиться от последствий уже не удастся даже в случае проведения дальнейшего хирургического лечения вен. Если же и после появления пятен мы не пойдем к врачу, а будем прикладывать снадобья, ткани разрушаться до трофической язвы. Сама по себе она фактически не заживает, однако если вылечить вены, и язва заживет довольно быстро.
На разработанном белорусскими специалистами сайте phlebology.by можно подробно ознакомиться со всеми причинами болезни вен. Однако если коротко, то один из главных инициаторов разрушения — женские половые гормоны (потому патология в 4-5 раз чаще встречается у женщин), которые ослабляют венозную стенку, делают ее тонкой. Основными «виновниками» в заболевании являются беременность, роды, бесконтрольное применение контрацептивов, наследственность, стоячая или сидячая работа.
— Укрепить вены помогает комплексный подход, — объясняет Павел Юрьевич. — На начальных этапах развития заболевания назначаются новейшие лекарственные препараты на основе микронизированной очищенной флавоноидной фракции. Оригинальный препарат Детралекс отличается очень высокой биодоступностью. Принимать его необходимо курсами — дважды в год. Ношение компрессионного трикотажа будет воздействовать чисто механически. А самым важным, что нам необходимо, будет физическая нагрузка. Сердцу очень непросто прокачать кровь на большое расстояние. А если мы постоянно сидим или стоим, то еще больше усложняем ему задачу. Наша мышечно-венозная помпа должна работать, чтобы мышцы двигались и выталкивали кровь наверх. Все это вместе немного замедлит процесс. Однако чем дальше будет развиваться заболевание, тем выше будет риск тромбообразования…
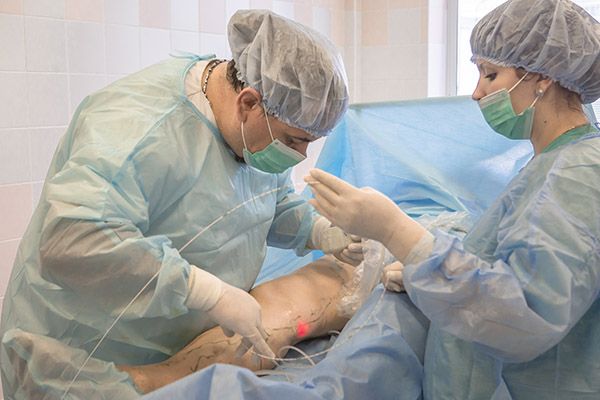
И еще раз: варикозная болезнь консервативно не лечится! Лечение — только хирургическое, однако если раньше это был травматический путь, то сегодня есть стационарозамещающие методики.
К их числу относится, например, химический способ, или склеротерапия, — введение в вену специального препарата, который останавливает движение крови в вене. При правильном выполнении процедуры это можно считать щадящим и эффективным удалением вены из процесса движения крови. Кровь же будет продолжать свой бег по другим, здоровым венам. Однако у склеротерапии есть ограничения. Если вена расширилась уже более 6-7 мм (в норме она — около 4 мм), то препарат не достигнет цели, а просто растворится. И тут на помощь приходит так называемая офисная хирургия — эндовенозная лазерная коагуляция, термический способ лечения. В мире существуют и другие методики (воздействия клеем, паром, радиочастотная абляция), но в Беларуси они пока не применяются. В любом случае эффект один и тот же. Не важно, каким способом мы будем склеивать или «запечатывать» вену, главное, чтобы был эффект.
— Как же его нам обеспечивает лазерная коагуляция?
— Делаем прокол вены и вводим в нее радиальный лазерный световод, — это, кстати, одноразовый материал, — объясняет ход операции хирург. — Радиальный светит не вперёд, а по бокам. Можно увидеть этакий световой зонтик… Это принципиальный момент, так как только такое освещение позволяет запекать поврежденную вену просто ювелирно и в любом месте. Тем самым мы избежим и осложнений, и рецидива. Отключать от кровотока лишь участки вен можно благодаря тому, что все вены связаны между собой перфорантными венами, и поэтому если мы отключили часть, кровь спокойно начинает бежать по соседним. Однако лазер — половина дела. Операционное вмешательство должно проходить под ультразвуковым контролем. Там, где этого нет, качество лечения существенно снижается. Через несколько лет венозная проблема возвращается и требует уже не такого щадящего вмешательства…
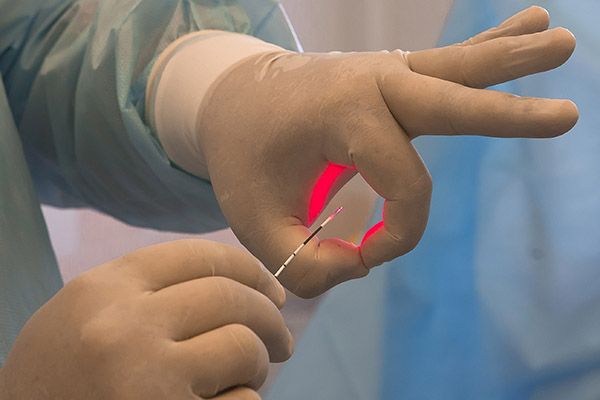
Кстати, для постановки диагноза также проводится ультразвуковое исследование, которое в идеале должен выполнить не врач ультразвуковой диагностики, а именно врач-хирург, который учтет некоторые особенности проведения обследования. Его нужно выполнять только в положении стоя, так как рефлюкс крови — обратное ее забрасывание — не работает, когда мы лежим. Поэтому примерно из сотни человек с поврежденными венами у семидесяти не будет рефлюкса на ультразвуке, если выполнять его лежа. Только если пациент во время исследования будет стоять, можно увидеть и настоящий диаметр вен (в положении лежа они на 30-40 процентов меньше), что, как говорилось выше, важно для определения способа лечения.
Радиальный световод и ультразвуковой аппарат позволяют хирургу исключить из кровообращения именно больные участки вены с нерабочими клапанами. Несмотря на то, что вен у нас много, лишних, что называется, нет. Флебологи сегодня получили возможность учесть, что когда-нибудь их пациенту может понадобиться и операция на сердце, а для аортокоронарного шунтирования как раз может понадобиться вена.
Места проколов после операции не зашиваются, а запечатывают специальными пластырями, накладывается асептическая повязка и надевается эластичный чулок. Через полчаса-час пациент может идти домой.
Светлана Борисенко. Фото Надежды Бужан, 6 июля 2016 года.
Источник: газета «Звязда», на белорусском: http://www.zviazda.by/be/news/20160705/1467728201-lazeram-pa-venah
Читайте также:
 molodnews.ru
molodnews.ru