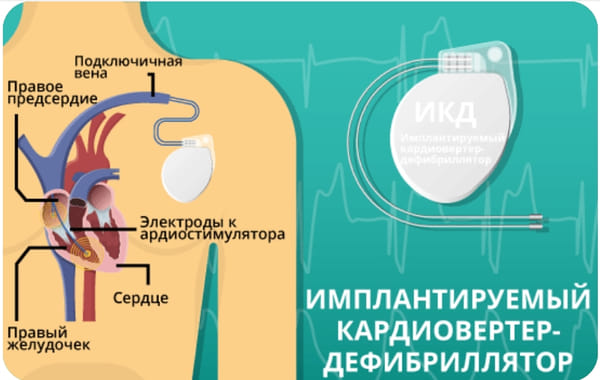
Первый в мире портативный (автономный) дефибриллятор был установлен пациенту в США в 1980 году. Сейчас эти устройства надежнее и эффективнее, чем когда-либо в прошлом. По-научному такое устройство называется ИКД — имплантируемый кардиовертер-дефибриллятор.
Имплантируемый кардиовертер-дефибриллятор предназначен для электроимпульсной терапии и выполняет одну (редко), 2 (чаще всего) или даже 3 функции:
- дефибрилляция,
- кардиоверсия,
- кардиостимуляция.
Рассмотрим их подробнее.
Функции имплантируемого кардиовертера-дефибриллятора
ДЕФИБРИЛЛЯЦИЯ — нанесение электрического разряда с целью прекратить фибрилляцию желудочков (беспорядочное сокращение мышечных волокон желудочков). Поскольку во время фибрилляции желудочков на ЭКГ нет желудочковых комплексов QRS, электрический разряд при этой аритмии может быть нанесен в любое время. При всех остальных аритмиях проводится не дефибрилляция, а кардиоверсия.

КАРДИОВЕРСИЯ — восстановление правильного сердечного ритма с помощью электрического разряда при всех жизнеугрожающих аритмиях, которые не относятся к фибрилляции желудочков. Чаще всего применяется при желудочковой тахикардии в случаях, когда она не прекращается самостоятельно. В отличие от дефибрилляции, разряд при кардиоверсии нельзя наносить когда вздумается из-за существования так называемого уязвимого периода сердечного цикла.
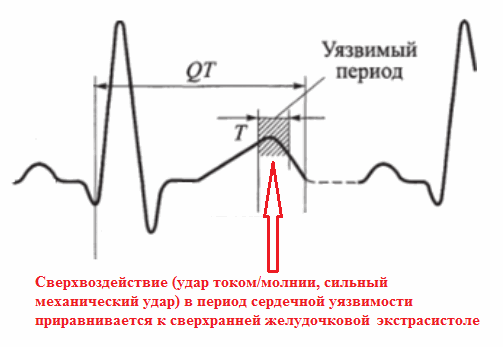
Любой электрический разряд в этот момент (плановый или случайное поражение электротоком из розетки) способен запустить смертельное зацикливание возбуждения в желудочках по кругу, когда разные участки миокарда поочередно и безостановочно возбуждаются друг от друга с полной остановкой кровообращения и смертью. Поражение электрическим током в другие фазы сердечного цикла не вызовет в сердце фибрилляцию.
При кардиоверсии электрический разряд наносится в автоматическом режиме сразу после появления зубца R в желудочковом комплексе QRS. Имплантируемые кардиовертеры-дефибрилляторы анализируют ЭКГ постоянно и готовы к разрядам в любое время согласно заложенному алгоритму. Наружные кардиовертеры-дефибрилляторы анализируют ЭКГ и выбирают время для разряда автоматически после включения аппарата, наложения ручных электродов и одновременном нажатии кнопок разряда правой и левой рукой.
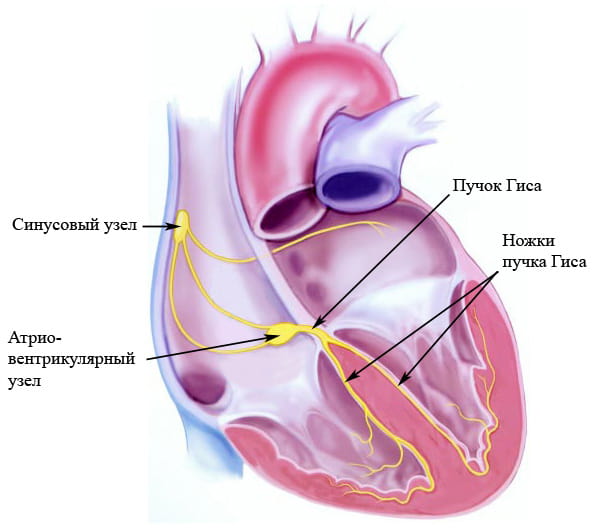
КАРДИОСТИМУЛЯЦИЯ (искусственный водитель ритма, ИВР, электрокардиостимулятор, artificial pacemaker) — по запрограммированному алгоритму прибор выдает электрические импульсы, вызывающие сокращения сердца. Кардиостимуляция проводится:
- при синдроме слабости синусового узла (при котором в сердце периодически слишком редко образуются собственные импульсы для сокращения),
- при полной поперечной блокаде сердца, также называемой АВ-блокадой III степени (электрические импульсы из предсердий не могут достигнуть желудочков сердца из-за их блокады в атриовентрикулярном узле).
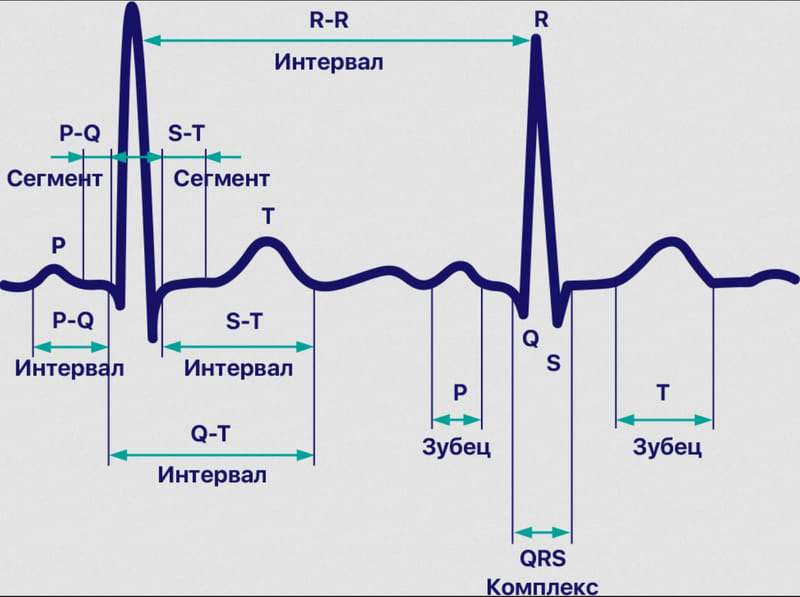
Современные имплантируемые кардиовертеры-дефибрилляторы — очень сложные устройства, которые должны отличать самые разные варианты и сочетания аритмий. Для правильной работы они используют как усиление воспринимаемых сигналов, так и автоматическую подстройку уровня чувствительности. Ряд параметров ИКД настраивается конкретно под заданного пациента, для этого при имплантации устройства провоцируется аритмия и определяется минимально необходимая энергия разряда, после чего сила разряда ИКД настраивается с запасом.
Кому ставят ИКД
Главное правило имплантации дефибриллятора-кардиовертера — ставить его пациентам с высоким риском внезапной сердечной смерти. Точные показания определяются профессиональными сообществами кардиологов и аритмологов. Рекомендации регулярно пересматриваются по мере изучения проблемы внезапной сердечной смерти и накопления информации по применению ИКД.
Общие принципы подбора пациентов для имплантации дефибриллятора-кардиовертера:
- перенесенная в прошлом остановка сердца, если ее причины нельзя устранить (например, с помощью таблеток можно устранить дисбаланс содержания ионов калия, кальция и магния в крови, а рубец после инфаркта миокарда устранить нельзя);
- самопроизвольно возникающие желудочковые тахикардии, особенно у пациентов со структурными болезнями сердца;
- сочетание дисфункции левого желудочка (фракция выброса ниже 35%) и умеренной сердечной недостаточности, особенно после инфаркта миокарда;
- обмороки неясного происхождения в сочетании с возникновением опасных аритмией во время проведения электрофизиологического исследования;
- другие случаи высокого риска внезапной остановки сердца.
Распространенность ИКД и понятие о сердечной ресинхронизирующей терапии
Имплантируемый кардиовертер-дефибриллятор снижает риск внезапной сердечной смерти на 30-35%, что равноценно эффекту бета-адреноблокаторов. Эффект лучше, если больной с ИКД принимает назначенные ему антиаритмические лекарства.
Современный ИКД рассчитан на работу батарей в течение 7-9 лет или до 100-120 разрядов. Эти параметры постоянно повышаются.
Основным показателем распространенности метода является количество имплантаций приборов в год на миллион населения. В 2007 г. данный показатель в США составил 600 устройств, среди которых было 360 ИКД и 240 СРТ-Д (устройств для ресинхронизирующей терапии с функцией дефибрилляции). Большинство экспертов считает, что это лишь 30-40% потребности в соответствии с существующими показаниями для ИКД-терапии.
СРТ (сердечная ресинхронизирующая терапия) — одновременная электрокардиостимуляция ОБОИХ желудочков сердца с целью восстановить правильную последовательность сокращения камер сердца.
Первоначально довольно долгое время применялась электростимуляция только правого желудочка, а к левому желудочку возбуждение распространялось медленно по рабочему миокарду, что приводило к запаздыванию сокращения удаленных отделов левого желудочка и снижало эффективность его сокращения (левый желудочек выбрасывал в аорту меньше крови, чем мог бы). В начале 2000-х появилось четкое понимание, что при этом значительно страдает эффективность работы левого желудочка. Простая аналогия: чтобы выдавить сметану из мягкой упаковки, упаковку лучше сжимать со всех сторон одновременно (если будете сжимать только одной рукой с разных сторон, вы всю сметану не выдавите).
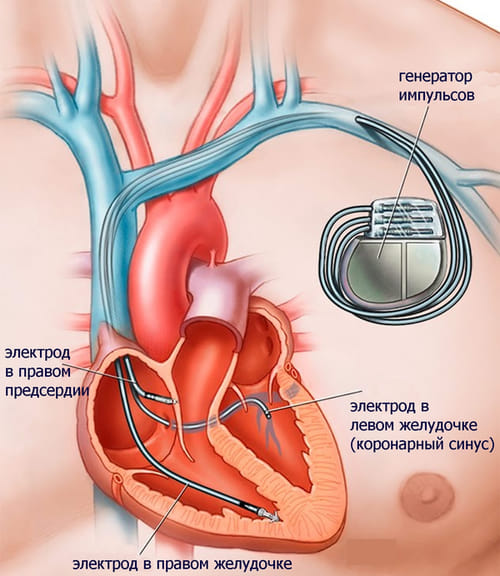
Сейчас при тяжелой хронической сердечной недостаточности (ХСН) с низкой фракцией выброса имплантируют устройства СРТ-Д, сочетающие электрокардиостимуляцию обеих желудочков и функцию дефибрилляции, поскольку у таких пациентов высок риск внезапной смерти. Эти устройства стоят дороже, но восстановление одновременного сокращения обоих желудочков увеличивает фракцию выброса и повышает 1-годичную выживаемость пациентов на 7-10% по сравнению с одной только лекарственной терапией по современным стандартам.
В России в 2008 г. всего было имплантировано 520 ИКД, что в пересчете на все население составляет около 3,6 прибора на миллион человек (в 167 раз реже, чем в США) и обеспечивает лишь 2.5% потребностей. Тем не менее, количество имплантируемых ИКД растет с каждым годом (72 в 2004 и 520 в 2008-м году). В 2019 в РФ было имплантировано 2541 ИКД, в 2020 — 3276 штук, хотя потребность в ИКД для населения составляет 50-400 операций в год на 1 млн (по данным разных исследований). 200 (средняя потребность в ИКД на млн населения в год) x 140 (население в млн) = 28 тыс.
3276 / 28 000 = 0,117 = 11,7%. Установка ИКД сейчас обеспечивает лишь десятую часть потребности в них в России.
Немного любопытной статистики за 2007 год:
- в странах Западной Европы устанавливалось 200 устройств на 1 млн населения в год, из них 90% для первичной профилактики (т.е. тем людям, у которых высок риск внезапной сердечной смерти, но самой остановки сердца еще не было);
- в России в 2007 году было установлено только 3 устройства на миллион жителей, из которых для первичной профилактики не более 10-20% (это означает, что в России 80-90% ИКД получали счастливчики, которым удалось выжить при остановке сердца).
Неизвестно, что случится раньше у предрасположенных пациентов — внезапная остановка сердца или имплантация кардиовертера-дефибриллятора. Но есть хорошая новость. При условии своевременной диагностики, здорового образа жизни и регулярного приема соответствующих препаратов у большинства людей никогда не появится необходимость имплантации ИКД.
А правда ли, что вовремя оказанное быстрое механическое воздействие на грудную клетку, называемое прекардиальный удар, может восстановить нормальный ритм при смертельных аритмиях? Мы обсудим это в следующей статье.

Женственные и притягательные шлюхи встречаются с порядочными и щедрыми мужчинами, проверенные шлюхи Благовещенск, досуг, о котором можно только мечтать. Побалуйте себя ими, ведь любое ваше желание обязательно найдёт отклик. Лучшие в городе проверенные шлюхи Благовещенск, страстные и желанные, они такие грациозные и неуёмные, что любой захочет их. Не упусти свой шанс.
 molodnews.ru
molodnews.ru