Начинаю давно обещанный цикл по ЭКГ, который состоит из 3 частей:
- теоретические основы ЭКГ,
- план расшифровки ЭКГ,
- некоторые распространенные патологические состояния на ЭКГ.
Необходимые начальные знания:
- проводящая система сердца (обязательно),
- как работает сердце (желательно).
Цикл подготовлен на основе учебного пособия «Электрокардиография» В. В. Мурашко и А. В. Струтынского, которое используется при обучении студентов мединститутов с третьего курса. Это пособие начального уровня. Для практической работы с ЭКГ требуются более глубокие знания, например, уровня «Руководства по электрокардиографии» В. Н. Орлова. Если вы не связаны с медициной, но очень хотите немного разбираться в ЭКГ, рекомендую купить и освоить книгу Мурашко и Струтынского. Самая важная информация выделена там отдельно, а вопросы и задания для самопроверки имеют ответы, что позволяет учиться самостоятельно.
Электрокардиография — целая наука, изучающая электрокардиограммы (ЭКГ), о которых пишут толстые труды и монографии. Тем не менее, можно научиться отличать нормальную ЭКГ от патологической. Мастерство приходит только с опытом, когда число расшифрованных ЭКГ идет на сотни и тысячи. Поначалу разглядывание каждой ЭКГ будет занимать до 10-15 минут, а опытным врачам и специалистам функциональной диагностики на это требуется не более полминуты. Физические основы ЭКГ изучают на первом курсе на физике, а по-настоящему расшифровкой ЭКГ начинают заниматься лишь на третьем на пропедевтике внутренних болезней.
Для понимания темы нужно обязательно знать проводящую систему сердца, иначе будет крайне сложно понять, какие процессы отражаются на ЭКГ.
Что именно записывает аппарат ЭКГ?
Электрокардиограф фиксирует суммарную электрическую активность сердца, а если точнее — разность электрических потенциалов (напряжение) между 2 точками.
Откуда же в сердце возникает разность потенциалов? Все просто. В состоянии покоя клетки миокарда заряжены изнутри отрицательно, а снаружи положительно, при этом на ЭКГ-ленте фиксируется прямая линия (= изолиния). Когда в проводящей системе сердца возникает и распространяется электрический импульс (возбуждение), клеточные мембраны переходят из состояния покоя в возбужденное состояние, меняя полярность на противоположную (процесс называется деполяризацией). При этом изнутри мембрана становится положительной, а снаружи — отрицательной из-за открытия ряда ионных каналов и взаимного перемещения ионов K+ и Na+ (калия и натрия) из клетки и в клетку. После деполяризации через определенное время клетки переходят в состояние покоя, восстанавливая свою исходную полярность (изнутри минус, снаружи плюс), этот процесс называется реполяризацией.
Электрический импульс последовательно распространяется по отделам сердца, вызывая деполяризацию клеток миокарда. Во время деполяризации часть клетки оказывается изнутри заряженной положительно, а часть — отрицательно. Возникает разность потенциалов. Когда вся клетка деполяризована или реполяризована, разность потенциалов отсутствует. Стадии деполяризации соответствует сокращение клетки (миокарда), а стадии реполяризации — расслабление. На ЭКГ записывается суммарная разность потенциалов от всех клеток миокарда, или, как ее называют, электродвижущая сила сердца (ЭДС сердца). ЭДС сердца — хитрая, но важная штука, поэтому вернемся к ней чуть ниже.
Схематическое расположение вектора ЭДС сердца (в центре)
в один из моментов времени.
Отведения на ЭКГ
Как указано выше, электрокардиограф регистрирует напряжение (разность электрических потенциалов) между 2 точками, то есть в каком-то отведении. Другими словами, ЭКГ-аппарат фиксирует на бумаге (экране) величину проекции электродвижущей силы сердца (ЭДС сердца) на какое-либо отведение.
Стандартная ЭКГ записывается в 12 отведениях:
- 3 стандартных (I, II, III),
- 3 усиленных от конечностей (aVR, aVL, aVF),
- и 6 грудных (V1, V2, V3, V4, V5, V6).
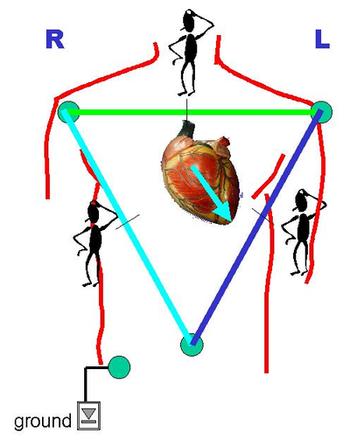
1) Стандартные отведения (предложил Эйнтховен в 1913 году).
I — между левой рукой и правой рукой,
II — между левой ногой и правой рукой,
III — между левой ногой и левой рукой.
Простейший (одноканальный, т.е. в любой момент времени записывающий не более 1 отведения) кардиограф имеет 5 электродов: красный (накладывается на правую руку), желтый (левая рука), зеленый (левая нога), черный (правая нога) и грудной (присоска). Если начать с правой руки и двигаться по кругу, можно сказать, что получился светофор. Черный электрод обозначает «землю» и нужен только в целях безопасности для заземления, чтобы человека не ударило током при возможной поломке электрокардиографа.

Многоканальный портативный электрокардиограф.
Все электроды и присоски отличаются по цвету и месту наложения.
2) Усиленные отведения от конечностей (предложены Гольдбергером в 1942 году).
Используются те же самые электроды, что и для записи стандартных отведений, но каждый из электродов по очереди соединяет сразу 2 конечности, и получается объединенный электрод Гольдбергера. На практике запись этих отведений производится простым переключением рукоятки на одноканальном кардиографе (т.е. электроды переставлять не нужно).
aVR — усиленное отведение от правой руки (сокращение от augmented voltage right — усиленный потенциал справа).
aVL — усиленное отведение от левой руки (left — левый)
aVF — усиленное отведение от левой ноги (foot — нога)
3) Грудные отведения (предложены Вильсоном в 1934 году) записываются между грудным электродом и объединенным электродом от всех 3 конечностей.
Точки расположения грудного электрода находятся последовательно по передне-боковой поверхности грудной клетки от средней линии тела к левой руке.
Слишком подробно не указываю, потому для неспециалистов это не нужно. Важен сам принцип (см. рис.).
V1 — в IV межреберье по правому краю грудины.
V2
V3
V4 — на уровне верхушки сердца.
V5
V6 — по левой среднеподмышечной линии на уровне верхушки сердца.
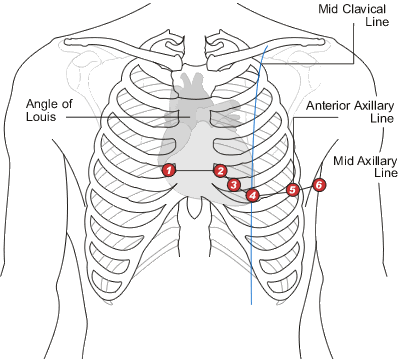
Расположение 6 грудных электродов при записи ЭКГ.
12 указанных отведений являются стандартными. При необходимости «пишут» и дополнительные отведения:
- по Нэбу (между точками на поверхности грудной клетки),
- V7 — V9 (продолжение грудных отведений на левую половину спины),
- V3R — V6R (зеркальное отражение грудных отведений V3 — V6 на правую [right] половину грудной клетки).
Значение отведений
Для справки: величины бывают скалярные и векторные. Скалярные величины имеют только величину (численное значение), например: масса, температура, объем. Векторные величины, или векторы, имеют как величину, так и направление; например: скорость, сила, напряжённость электрического поля и т. д. Векторы обозначаются стрелочкой над латинской буквой.
Зачем придумано так много отведений? ЭДС сердца — это вектор ЭДС сердца в трехмерном мире (длина, ширина, высота) с учетом времени. На плоской ЭКГ-пленке мы можем видеть только 2-мерные величины, поэтому кардиограф записывает проекцию ЭДС сердца на одну из плоскостей во времени.
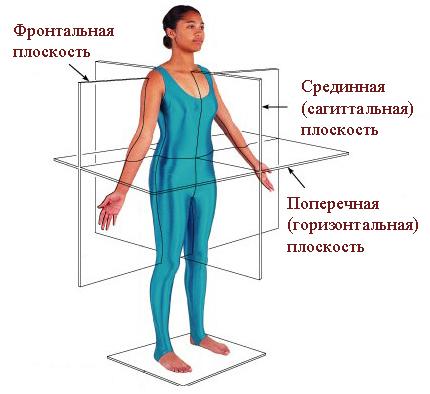
Плоскости тела, используемые в анатомии.
В каждом отведении записывается своя проекция ЭДС сердца. Первые 6 отведений (3 стандартных и 3 усиленных от конечностей) отражают ЭДС сердца в так называемой фронтальной плоскости (см. рис.) и позволяют вычислять электрическую ось сердца с точностью до 30° (180° / 6 отведений = 30°). Недостающие 6 отведений для формирования круга (360°) получают, продолжая имеющиеся оси отведений через центр на вторую половину круга.
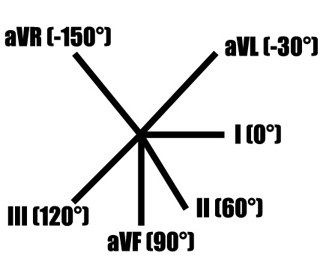
Взаимное расположение стандартных и усиленных отведений во фронтальной плоскости.
Но на рисунке есть ошибка:
aVL и III отведение НЕ находятся на одной линии.
Ниже приведены правильные рисунки.
6 грудных отведений отражают ЭДС сердца в горизонтальной (поперечной) плоскости (она делит тело человека на верхнюю и нижнюю половины). Это позволяет уточнить локализацию патологического очага (например, инфаркта миокарда): межжелудочковая перегородка, верхушка сердца, боковые отделы левого желудочка и т. д.
При разборе ЭКГ используют проекции вектора ЭДС сердца, поэтому такой анализ ЭКГ называется векторным.
Примечание. Нижележащий материал может показаться очень сложным. Это нормально. При изучении второй части цикла вы к нему вернетесь, и станет намного понятнее.
Электрическая ось сердца (ЭОС)
Если нарисовать круг и через его центр провести линии, соответствующие направлениям трех стандартных и трех усиленных отведений от конечностей, то получим 6-осевую систему координат. При записи ЭКГ в этих 6 отведениях записывают 6 проекций суммарной ЭДС сердца, по которым можно оценить расположение патологического очага и электрическую ось сердца.
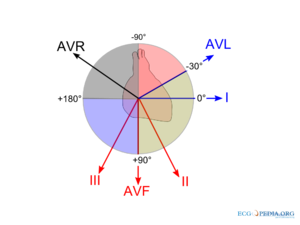
Формирование 6-осевой системы координат.
Отсутствующие отведения заменяются продолжением уже имеющихся.
Электрическая ось сердца — это проекция суммарного электрического вектора ЭКГ-комплекса QRS (он отражает возбуждение желудочков сердца) на фронтальную плоскость. Количественно электрическая ось сердца выражается углом ? между самой осью и положительной (правой) половиной оси I стандартного отведения, расположенной горизонтально.
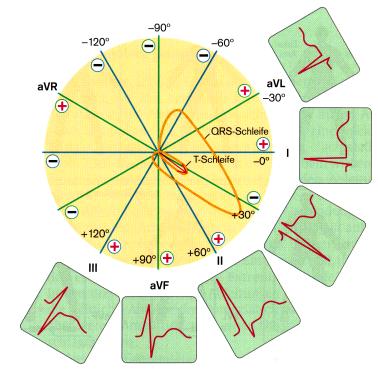
Наглядно видно, что одна и та же ЭДС сердца в проекциях
на разные отведения дает различные формы кривых.
Правила определения положения ЭОС во фронтальной плоскости такие: электрическая ось сердца совпадает с тем из 6 первых отведений, в котором регистрируются самые высокие положительные зубцы, и перпендикулярна тому отведению, в котором величина положительных зубцов равна величине отрицательных зубцов. Два примера определения электрической оси сердца приведены в конце статьи.
Варианты положения электрической оси сердца:
- нормальное: 30° > ? < 69°,
- вертикальное: 70° > ? < 90°,
- горизонтальное: 0° > ? < 29°,
- резкое отклонение оси вправо: 91° > ? < ±180°,
- резкое отклонение оси влево: 0° > ? < ?90°.
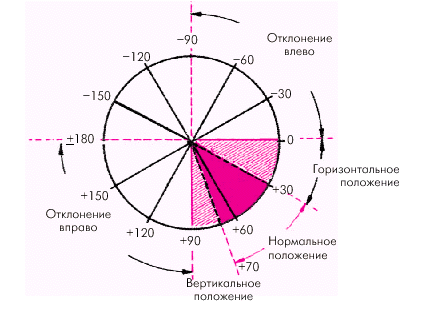
Варианты расположения электрической оси сердца
во фронтальной плоскости.
В норме электрическая ось сердца примерно соответствует его анатомической оси (у худых людей направлена более вертикально от средних значений, а у тучных — более горизонтально). Например, при гипертрофии (разрастании) правого желудочка ось сердца отклоняется вправо. При нарушениях проводимости электрическая ось сердца может резко отклоняться влево или вправо, что само по себе является диагностическим признаком. Например, при полной блокаде передней ветви левой ножки пучка Гиса наблюдается резкое отклонение электрической оси сердца влево (? ? ?30°), задней ветви — вправо (? ? +120°).
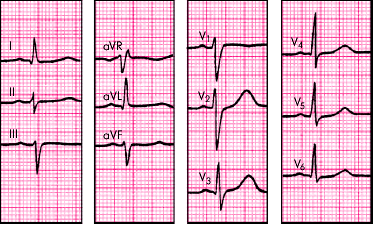
Полная блокада передней ветви левой ножки пучка Гиса.
ЭОС резко отклонена влево (? ?? 30°), т.к. самые высокие положительные зубцы видны в aVL, а равенство зубцов отмечается во II отведении, которое перпендикулярно aVL.
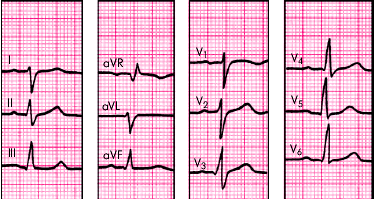
Полная блокада задней ветви левой ножки пучка Гиса.
ЭОС резко отклонена вправо (? ? +120°), т.к. самые высокие положительные зубцы видны в III отведении, а равенство зубцов отмечается в отведении aVR, которое перпендикулярно III.
Читайте далее:
 molodnews.ru
molodnews.ru
А мне нравилась читать книгу Мурашко — написано много, но если вникнуть, но чувствуешь себя асом в ЭКГ. Единственное…. электрокардиограмм для студентов и врачей есть только один недостаток: они быстро забываются, если не сталкаваться с ними на работе.
Впомнил как легко запомнить последовательность електродов ЭКГ :
:
Каждая-Женщина-Злее-Чёрта соответственно «красный-желтый-зелёный-чёрный»
Как студент-медик, могу порекомендовать книгу Ю. И. Зудбинов «Азбука ЭКГ». Ее несложно найти и в сети, на том же bestmedbook.com ЕМНИП. А книга хороша, довольно кратко, понятным языком и между тем достаточно подробно подан материал. Что мне особенно нравится построено все не на связках явление на ЭКГ= патология, а отталкивается от вопроса «почему?».
По моему мнению, самому изучить на хорошем уровне ЭКГ невозможно, особенно нарушения ритма и проводимости. Есть вещи, которые надо, чтобы объяснили и показали. Проверено на собственной шкуре. Даже 6 месяцев специализации в свое время в ЛенГИДУВе было недостаточно. Только спустя несколько лет, после просмотра тысяч лент я стал прилично разбираться. Особенно это касается кардиобригады, где на диагноз иногда даются считанные секунды.
Принцип изучения ЭКГ достаточно прост. Надо каждый день пристально изучать как можно больше пленок. Если есть возможность, снимать их каждый день и у всех подряд, чтобы научиться «привязывать» их к пациенту.
Еще важный аспект, это научиться уверенно снимать ЭКГ самому, есть масса нюансов и ошибок, связанных исключительно с технической стороной процесса. Работающий холодильник, к примеру, который давал наводку на старые кардиографы.
Лучшая школа это, безусловно, «скорая помощь», минимум времени на осмотр, анализ ЭКГ и, что особенно важно, на принятие решения на основе этого анализа.
Могу посоветовать Циммермана, ЭКГ-примеры Мукерджи (у самого в туалете такая лежит — за день 1-3 ЭКГ просмотреть успеваю), очень хорош Орлов. А так, если основы знать, то с большинством случаев расшифровать можно.
Сам пару раз пробовал — по-техническим причинам зажимы на ноги невозможно было наложить — приходилось снимать зеленый и черный электрод в левой и правой подвздошной области. Как ваши мысли по поводу таких нововведений? По моим соображениям, на регистрацию нарушений ритма (что было необходимо в вышеуказанных случаях) данные манипуляции не должны были повлиять. Но сильно ли на изменение электрической оси они подействовали — не знаю. Какие у вас на этот счет взгляды?
Вопрос интересный, но полагаю, что не сильно.
Книга Зудбинова «Азбука ЭКГ и боли в сердце» — это на самом деле прекрасное пособие, недавно купил. Особенно для сотрудников СМП. Все достаточно конкретно и доступно изложено.
кто может помогите ответить на вопрос следующий: как по отведениям определить направление анатомической оси сердца??
Анатомическую ось сердца по отведениям определить нельзя. По ЭКГ можно определить электрическую ось сердца, в большинстве случаев она примерно совпадает с анатомической. Анатомическую ось определяют с помощью рентгенографии, возможно, УЗИ.
ЭКГ — это хороший специалист + большое количество времени для ее снятия. А волосатая грудь и ноги? Присоски то и дело отваливаются при измерениях. Достоверность полученной информации при этом какая? Я, как тренер, для функциональной диагностики пользуюсь прибором, который в течении одной минуты выдает вот такой протокол —
mbvit.narod.ru/images/prnew1810.jpg
Помимо показателей гемодинамики там есть и осцилограмма.
По-моему для скорой помощи, такой протокол это верх оперативности и быстрой диагностики. Или я ошибаюсь?
Протокол интересный, помогает оценить гемодинамику, но ЭКГ он все равно не сможет заменить. Если у больного шок и нарушена гемодинамика, это видно и без прибора (холодные, влажные, синюшные покровы, низкое АД, частый пульс).
А может ЭКГ определить патологию работы клапанного аппарата сердечной мышцы? По моим наблюдениям, осцилограмма на протоколе, это показывает. Я занимаюсь как тренер исследованием гемодинамики с помощью этого прибора уже больше семи лет. Вопрос такой. Какие надо иметь документы, что бы официально диагностировать посторонних людей и давать им рекомендации?
Насколько я помню, клапанный аппарат сердца состоит из створок клапанов и сосочковых мышц. По ЭКГ определяют электрическую активность миокарда, в том числе миокарда сосочковых мышц. Поражение этих мышц обычно не бывает изолированным и на ЭКГ имеет очень неспецифичные признаки, поэтому диагноз «инфаркт сосочковых мышц» выставляется редко. В створках клапанов миокарда вообще нет, поэтому их поражение можно заподозрить только по косвенным признакам, в том числе на ЭКГ.
Насчет документов нужно обращаться в Минздрав. Может потребоваться наличие медицинского образования. Подробнее не знаю.
хороший кардиолог — находка. наш препод по патфиз на 3 курсе нас задолбывал этой экг, он сам кардиолог, вот он и …
Используя показатели, полученные в протоколе, указанном мной выше, можно диагносцировать: регургитацию метрального клапана, аритмию, плохую сократительную способность сердечной мышцы, динамику просвета сосудов и их эластичности. По-моему ЭКГ ничего этого не дает, за исключением аритмии. И все вышеописанное по ЭКГ, представляет некую философию, которую можно трактовать по-разному. Т.е. вероятность диагноза может быть нетолько ничтожно малой, учитывая плохие условия снятия ЭКГ, но и вообще диаметрально противоположными. Т.е один врач, посмотрев ЭКГ пациента, может сказать:»Да у него инфаркт», а другой, что сердце здорово. Потому что хорошие кардиологи не находка, а просто дефицит.
Борис, не со всем написанным согласен, но спорить не буду. Если метод хороший и недорогой, он найдет применение в кардиологии. ЭКГ он в любом случае не заменяет, а дополняет.
Последнее время, для того чтобы допустили к соревнованиям, у участников, помимо заявки, подписанной врачом, требуют наличие ЭКГ. Вопрос. Может ли, вышеуказанный протокол быть альтернативой ЭКГ?
Нет. Особенно без разрешения Минздрава.
Здравствуйте. Скажите пожалуйста какого вы мнения о книгах Джона Хэмптона ”ЭКГ в практике врача”, “Основы ЭКГ”.
Я собираюсь стать гинекологом, но мне очень интересно изучать ЭКГ. Какой учебник порекомендуете? Спасибо заранее.
Эти книги не читал, но полагаю, что лучше всего читать разную литературу. Идеальных книжек не бывает, и в каждой можно найти для себя что-то новое или свежий взгляд на патологию.
Для практического изучения ЭКГ очень рекомендую «Клиническую электрокардиографию» Ф. Циммермана, содержит 200 элетрокардиограмм с подробными комментариями и заключениями. В своё время очень помогла справиться с анализом ЭКГ «на потоке», в условиях нехватки времени. А для понимания основ, бесспорно, — Руководство по электрокардиографии» В. Н. Орлова — вне конкуренции.
Книга “Основы ЭКГ” рассчитана на тех, кто
1) хочет освежить свои знания по экг перед экзаменом за предельно короткое время (3-4 дня — после этого можно самостоятельно расшифровывать несложные плёнки)
2) начать изучение экг с нуля (затем стоит перейти на более толковые книги Струтынского, Орлова и т.д.)
По сути это букварь,который даёт примитивные знания. Кто не будет связан с экг — тому хватит и этой книги для расширения медицинского кругозора.
“ЭКГ в практике врача” не читал, только бегло просмотрел. Хотелось бы услышать отзывы тех, кто детально её изучил.
может кто-нибудь объяснит следующее по ЭКГ: зачем нам нужны стандартные отведения, только для определения ЭОС. Я так понимаю, что I стандартное отведение показывает нам переднюю стенку сердца. И если я вижу в I отведение, что есть патология, то значит очаг находится на передней стенке, а что дальше? перечитала много литературы и запуталась… помогите.
Сердце — трехмерный орган. Отведения ЭКГ — это графики проекций на какую-то плоскость и ось. Первые 6 отведений отражают фронтальную плоскость, вторые 6 — горизонтальную плоскость. Соответственно, чем больше анализируется отведений, тем точнее мы можем определить место патологического очага.
Единичные изменения на кардиограмме могут ввести в заблуждение. Например, преходящий патологический зубец Q бывает не только при ишемии миокарда, но и при остром панкреатите, шоке, уремии, миокардитах и т. д. Также важно наличие реципрокных изменений ЭКГ. В некоторых случаях 12 стандартных отведений недостаточно, снимают также дополнительные.
вопрос про векторы. Вектор, например, межжелудочковой перегородки, всегда направлен в одну сторону или нет?
Вектор ЭДС сердца — величина не застывшая, а динамически изменяющаяся с течением времени. Но поскольку в норме на ЭКГ зубцы и интервалы (т.е. проекции вектора ЭДС сердца) повторяются, можно сказать, что в одно и то же мгновение фазы сердечного цикла вектор направлен одинаково.
Читал книгу книгу и Мурашко и Хэмптона.
Однозначто обе книги дают хороше представление об ЭКГ и они лучшие в своей нише так сказать!
Но: Хэмптон понравился больше — проще написано, быстрее освежаются знания, лучше расписаны примеры.
Тоже читал обе книги Хемптона и Мурашко. На мой взгляд их не стоит сравнивать, потому как Хемптен это основы, а Мурашко после прочтения Хемптона понимается гораздо лучше
А в скольки отведениях снимает ЭКГ аппарат холтеровской диагностики? Ведь там же не накладывают электроды на руки и ноги. И является ли в таком случае запись ЭКГ на холтере «полноценной»?
Ответ автора сайта: