Оказывается, даже некоторые врачи не понимают, по какой причине у старых людей возникает большая разница между верхним (систолическим) и нижним (диастолическим) давлением. В норме при артериальном давлении (АД) 120/80 мм рт. ст. разность равна 40. Риск сердечно-сосудистых осложнений значительно повышается, если разница вырастает до 65 мм и выше. Я попробую наглядно объяснить, при каких условиях возникает такая разбежка.
- Идеальное (оптимальное) давление для взрослого человека — 120/80 мм ртутного столба.
- При артериальной гипертензии увеличивается систолическое (верхнее) АД выше 140 мм рт. ст. и (или) диастолические (нижнее) АД выше 90 мм рт. ст.
- Интервал АД между 120/80 и 140/90 относится к предгипертензии (еще не болезнь, но уже не норма).
В большинстве случаев врачи не уделяют должного внимания предгипертензии, однако всем нужно помнить:
- каждый лишний мм (!) АД свыше 120/80 мм рт. ст. увеличивает риск смерти от сердечно-сосудистых осложнений на 1-2%.
В исследованиях установлено, что в возрасте после 40 лет каждый дополнительный 1 мм систолического АД выше 120 мм рт. ст. увеличивает риск смерти на 1.8%, а каждый лишний мм диастолического АД выше 80 мм рт. ст. увеличивает этот риск на 0.9%. Именно поэтому нужно стремиться поддерживать именно оптимальное АД 120/80 (для людей с привычно пониженным давлением рекомендуется 115/75).
Для пожилых людей характерна изолированная систолическая гипертензия (термин запомните — пригодится): систолическое АД выше или равно 140 мм рт. ст. при нормальном диастолическом АД (ниже 90 мм рт. ст.). Итак, верхнее давление ≥ 140, нижнее давление < 90.
Обратите внимание, что распространенность изолированной систолической гипертензии быстро увеличивается с возрастом:
- до 40 лет — 0.1%,
- 40–49 лет — 0.8%,
- 50–59 лет — 5%,
- 60–69 лет — 12.6%,
- 70–80 лет — 23.6%.
Возникает вопрос, почему у старых людей (старше 60 лет) так часто бывает изолированная систолическая гипертензия (ИСАГ)?
Растяжимость аорты
На уровень артериального давления влияют много факторов:
- на уровень систолического (верхнего) давления больше всего влияет работа сердца (сокращения левого желудочка, выталкивающего кровь в аорту). Систолическое АД повышается до возраста 70-80 лет;
- на уровень диастолического (нижнего) давления влияет тонус артерий (степень напряжения их сосудистой стенки, которое вызвано длительным сокращением гладкомышечных клеток). Диастолическое АД растет до возраста 50-60 лет, затем наступает стабилизация или даже снижение диастолического АД.
Разница между верхним и нижним давлением называется пульсовым давлением. На величину пульсового давления больше всего влияет растяжимость аорты и начальных отделов близлежащих крупных артерий (плечеголовной ствол, левая общая сонная и левая подключичная артерии). Аорта является самым крупным артериальным сосудом большого круга кровообращения. Кровь в аорту поступает из левого желудочка сердца при каждом его сокращении (сИстоле).
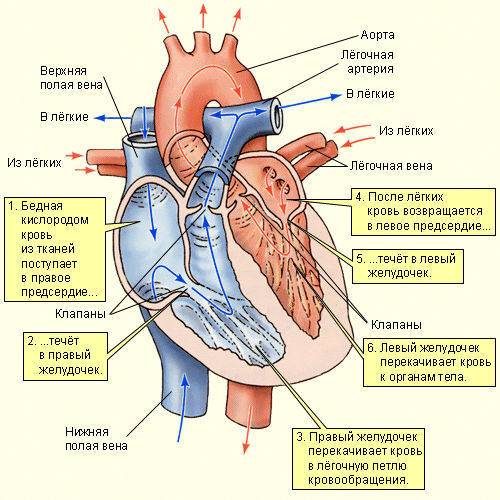
Аорта обладает повышенной растяжимостью, которая обеспечивается наличием большого числа эластических волокон. Эластические волокна способны легко растягиваться в несколько раз. При сокращении левого желудочка механическая (кинетическая) энергия потока крови расходуется на растяжение аорты. После завершения систолы (то есть в фазе диАстолы — расслабления) давление и поток крови в аорте медленно снижаются благодаря сжатию аорты. На растяжение и сжатие аорты не расходуется энергия биохимических процессов (глюкоза и кислород не тратятся).
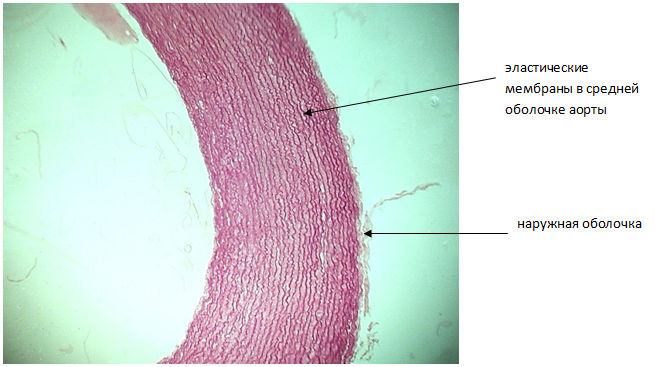
Окраска орсеином позволяет выделить эластические волокна.
Источник фото: http://do.teleclinica.ru/2688054/
У пожилых людей и стариков растяжимость аорты снижается по нескольким причинам:
- старение организма с замещением эластических волокон коллагеновыми. Коллагеновые волокна жесткие и плохо растягиваются.
- атеросклероз и атеросклеротические изменения. При атеросклерозе происходит воспаление сосудистой стенки, размножение гладкомышечных клеток, повышенный синтез коллагена и межклеточного вещества, отложение солей кальция и липидов (жиров), в том числе холестерина.
Разумеется, чем больше в стенках аорты коллагена и солей кальция, тем хуже растяжима стенка аорты. Чтобы лучше понять влияние растяжимости аорты на разницу между верхним и нижним давлением, мысленно заменим аорту на трубку.
В первом эксперименте заменим аорту на тонкую резиновую, легко растяжимую трубку. При каждом сокращении левого желудочка эта трубка будет наполняться кровью и постепенно расширяться, а давление внутри будет оставаться неизменным и постоянным длительное время. Когда кровь из резиновой трубки будет постепенно выливаться наружу, стенки трубки будут спадаться, а давление крови сохранится на том же уровне.
Во втором эксперименте заменим аорту на железную трубку. С каждым сокращением сердца давление внутри трубки быстро будет подскакивать до максимума, а в период диастолы (расслабления) — быстро падать до 0, потому что трубка нерастяжима и не способна накапливать механическую энергию путем растяжения стенок. В периоды диастолы (расслабления сердца) кровоток прекратится, потому что давление внутри трубки упадет до нуля.
Оба мысленных эксперимента — крайние случаи чрезмерной растяжимости и абсолютной жесткости аорты соответственно. В реальности аорта ведет себя промежуточно. У молодых людей аорта эластична и ведет себя ближе к первому эксперименту, у стариков аорта жесткая и плохо растяжима (второй эксперимент), поэтому у пожилых людей очень часто бывает большая разница между верхним и нижним давлением.
Именно в аорте больше всего эластических волокон, в других отделах сердечно-сосудистой системы их количество минимально.
В повышении жесткости аорты имеют значение не только старение и атеросклероз. Разрушающее действие на сосудистую стенку оказывают также:
- сахарный диабет (повышенный уровень глюкозы крови, см. осложнения сахарного диабета на нервную и сердечно-сосудистую систему),
- стойкий длительный спазм периферических артерий (например, из-за хронических стрессов),
- возрастное ухудшение функции почек, приводящее к накоплению натрия (поваренной соли — хлорида натрия) в сосудистой стенке и усилению спазма сосудов. Установлено, что после 40 лет скорость клубочковой фильтрации (СКФ) снижается на 1% в год. У здорового 80-летнего человека СКФ составляет всего 40-50% таковой у 30-летнего (максимальные значения скорости клубочковой фильтрации наблюдаются в возрасте 30 лет).
Особенности пульса
Пульс (от лат. pulsus — удар, толчок) — толчкообразные колебания стенок артерий, связанные с выбросом крови при сокращении сердца. Говорят, что в китайской медицине различают как минимум 600 оттенков пульса.
- Чем жестче (тверже, ригиднее) аорта, тем быстрее распространяется по ней пульсовая волна. Таким образом, у старых людей между сокращением сердца (систолой) и приходом пульсовой волны проходит меньше времени, чем у молодых.
- Чем выше среднее артериальное давление, тем напряженнее пульс. Напряженность пульса определяют по величине усилия, с которым нужно сдавить артерию для исчезновения пульса ниже точки пережатия. При высоком АД пульс всегда напряженный.
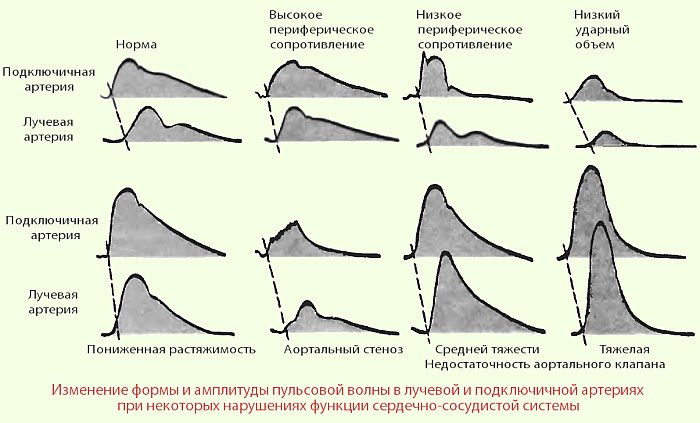
Слева вверху — норма, под ним — вид пульсовой волны при жестких сосудах (амплитуда колебаний больше, скорость распространения выше).
Форму пульсовой волны можно исследовать с помощью накожных датчиков относительно простыми методами:
- сфигмография (греч. sphygmos — пульс) — регистрация изменения давления сосудистой стенки, по которому судят о пульсовых колебаниях;
- плетизмография (греч. plethysmos — наполнение) — регистрация изменения объема (органа или части тела).
До каких цифр снижать давление у старых людей?
Распространенность артериальной гипертензии увеличивается с возрастом и бывает примерно у 60% пожилых людей. Раньше ошибочно считалось, что умеренно повышенное АД у пожилых людей (например, 160/90) является нормальным возрастным адаптационным механизмом, не требующим лечения. Сейчас многое пересмотрено. Установлено, что систолическое (верхнее) АД и пульсовое АД (разница между верхним и нижним давлением) являются основными факторами риска развития сердечно-сосудистых осложнений и инсульта у возрастных пациентов:
- результаты Фремингемского исследования говорят о том, что повышение АД больше 115/75 мм рт. ст. на каждые 20 мм рт. ст. увеличивает риск смерти от инсульта в 2 раза.
- в большинстве исследований также показано существенное увеличение сердечно-сосудистого риска при пульсовом АД выше 65 мм рт. ст.
Помимо большой разницы между верхним и нижним давлением, для гипертонии пожилых людей характерна еще одна особенность — недостаточное (слишком маленькое) снижение АД в ночные часы. Такое наблюдается у 13% лиц молодого возраста, у 40% пациентов среднего возраста и у 57% больных артериальной гипертензией старше 60 лет. Отсюда следует, что пенсионеры должны обязательно использовать препараты, действующие 24 часа в сутки. Нельзя, например, принимать эналаприл, имеющий длительность действия от 12 до 24 часов, только 1 раз в день утром, а ночью во время сна хоть трава не расти.
До каких цифр нужно снижать давление при лечении гипертонии у пожилых людей? Целевым уровнем систолического АД должно быть 125 мм рт. ст., однако диастолическое АД у любых больных нельзя снижать меньше 65-70 мм рт. ст., так как возрастает риск сердечно-сосудистых осложнений (органы и ткани недостаточно кровоснабжаются). У людей старше 60 лет часто развивается ортостатическая гипотензия (внезапное падение АД при переходе пациента в вертикальное положение, что приводит к снижению кровоснабжения головного мозга и коллапсу — обмороку). При изолированной систолической гипертензии из-за риска ортостатического коллапса крайне трудно достичь верхнего давления 125 мм рт. ст. На практике приходится добиваться систолического АД не выше 140 (рекомендуемый диапазон 125-140) и диастолического АД не ниже 65-70 (рекомендуемый диапазон 65-80).
Учтите, что полностью нормализовать АД у пожилых людей весьма трудно даже с помощью 2 и более современных препаратов. При метаанализе 14 рандомизированных исследований антигипертензивной терапии у пожилых пациентов выяснилось, что нормализовать нижнее давление (меньше 90 мм рт. ст.) удалось почти у всех пациентов, в то время как снизить верхнее давление до 140 мм рт. ст. или ниже удалось лишь в 25% случаев.
Читайте также:
 molodnews.ru
molodnews.ru
Чем ближе АД к нормальным цифрам, тем медленнее нужно его снижать, иначе возможно ухудшение кровоснабжения органов и тканей.
Ааналогичная ситуация и с уровнем глюкозы в крови.
Рекомендую своим пациентам-гипертоникам в качестве целевого давления минимальное, которое ими субъективно хорошо переносится (ест-но не ниже 120 на 80).