Случайно наткнулся в магазине и купил переводную книгу «Как думают доктора?» (How doctors think) Джерома Групмэна (Jerome Groopman), изданную в Москве в 2008 году. Американский автор пытается на примерах проанализировать причины различных врачебных ошибок (за исключением психиатрических) и как их можно избежать. В аннотации указано, что книга предназначена врачам и пациентам, но это не совсем так. Книга ориентирована именно на врачей и может оказаться для них полезна. Пациентам будет сложно ее читать из-за обилия специализированной медицинской информации, описания редких или сложных случаев поиска диагноза и почти полного отсутствия картинок (я обнаружил в книге только строение сердца). Попробую пересказать наиболее интересные вещи из книги, полезные для пациента, со своими дополнениями. Все описанные сложные случаи диагнозов из книги я пропускаю, иначе кому-нибудь станет неинтересно ее читать.

Вы узнаете, какие вопросы полезно задать врачу, чтобы помочь ему поставить правильный диагноз.
Так выделены мои дополнения.
Ошибки врача
- Ошибаться может любой врач.
- Минимум 15% всех диагнозов — ошибочные.
- Около 80% ошибочных диагнозов обусловлены в первую очередь ошибками мышления врачей (неправильными рассуждениями), а не техническими дефектами (например, неправильными результатами анализов) или серьезным недостатком знаний.
Квалификация (компетентность) врача определяется не только суммой знаний и длительностью практики, но и умением устанавливать обратную связь для осознания ошибок диагностики.
Нехватка времени
Врач начинает думать о диагнозе в первые секунды встречи с больным. Большинство врачей формируют 2-3 возможных диагноза уже на первой встрече с пациентом. Особо талантливые врачи могут обдумывать 4-5 диагнозов.
Говорят, что американский доктор, выслушав симптомы пациента, обдумывает диагноз не более 18 секунд. В СНГ это время еще меньше, потому что врач в это время оформляет мед. документацию (в США жалобы пациента записывает медсестра).
Возможные диагнозы формируются на основе очень скудной информации с помощью методов, требующих наименьших затрат времени и сил.
Больше всего диагнозов приходится ставить, пожалуй, участковому врачу или узкому специалисту в поликлинике, у которого ежедневно на приеме бывает 30-40 человек и более (особенно на 1.5 ставки). Считается, что человеческий мозг способен что-то длительно обдумывать в «фоновом» режиме, а потом внезапно приходит озарение (как периодическая таблица приснилась Менделееву). Однако постановка трудных диагнозов за ограниченное время требует повышенного напряжения и сильно истощает ресурсы мозга, возможна перегрузка, синдром эмоционального выгорания и другие нехорошие вещи. Поэтому врачи подсознательно пытаются защититься от перегрузок и работать в режиме «конвейера» или «диспетчера», идя по пути наименьшего сопротивления. Это срабатывает — многие болезни рано или поздно проходят самостоятельно, часть пациентов обращается к платному врачу или ищет ответы в интернете.
Мотивация
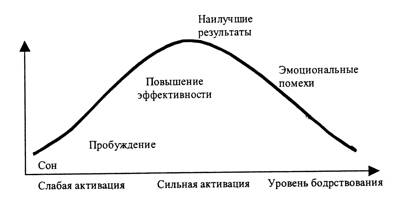
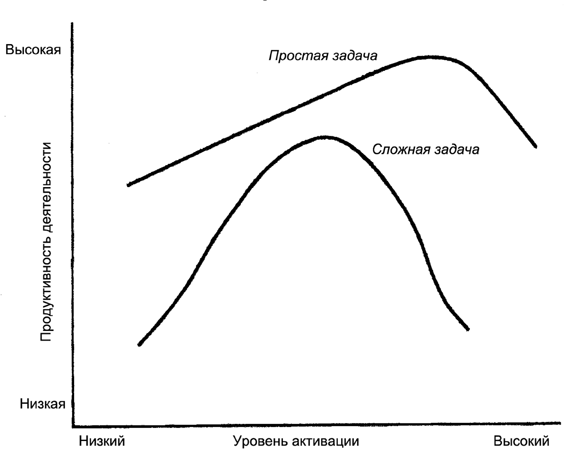
Согласно закону Йеркса—Додсона, наилучшие результаты достигаются при средней мотивации (активации). При небольшой мотивации человек малоактивен и не может толком взяться за работу, а при чрезмерной мотивации сильный стресс и возбуждение мешают продуктивно работать (можно ли сделать что-то толковое в состоянии паники?).
В книге нет соответствующих иллюстраций, поэтому пришлось их найти самостоятельно:
Эмоциональное предубеждение и мышление
Врачи склонны придавать слишком большое значение первому впечатлению. Еще одной привычкой является мышление в привычном стиле: например, онкологи склонны относить опухание части тела к последствиям роста новообразования, а не к воспалению или отеку, даже если припухлость возникла в рекордно короткие для опухоли сроки.
На постановку диагноза сильно влияет отношение врача к пациенту (совместимость) и внутреннее состояние врача:
- когда врач испытывает отвращение к пациенту (бомж, алкоголик или наркоман), то не захочет слишком долго его обследовать или рассуждать над диагнозом;
- если же врач испытывает к пациенту слишком позитивные эмоции, то может пожалеть его и не направить на неприятное, но необходимое исследование (например, колоноскопию) и тем самым пропустить тяжелое заболевание (например, рак толстой кишки, где своевременность диагностики крайне важна).
Врач должен контролировать свои эмоции и опасаться эмоциональных барьеров.
- С точки зрения пациента полезно сказать: «Не освобождайте меня от неприятной процедуры только лишь потому, что мы с вами друзья».
- С точки зрения родственников пациента говорят так: «Мы высоко ценим вашу заботу и понимаем, что может возникнуть необходимость сделать что-то, что может причинить больному неприятные ощущения или страдания».
Доктора не любят пациентов, которые не следуют их рекомендациям (отказавшимся от биопсии, досрочно прекратившим курс лечения и т.д.). Однако это не означает, что таких пациентов больше не нужно лечить. Если пациент сперва наотрез отказался от предложенного лечения, а потом пришел с «повинной», полезно ему сказать: «Вы поступили так, как сочли нужным, и вам повезло, что вы выжили».
Особенности инструментальных исследований
Нагрузка на рентгенологов постоянно растет. Если раньше преобладали обычные рентгенограммы, то с внедрением КТ и МРТ получаются серии снимков, которые требуется посмотреть. За 10 лет объем работы у рентгенологов увеличился в 1.5 раза (с 12-15 до 16-25 тыс. в год). Это американские данные из переводной книги, изданной в России в 2008 году. Очевидно, что к 2015 году нагрузка выросла еще больше.
Результаты некоторых исследований:
- когда рентгенологи смотрели 60 снимков «ежегодного планового осмотра», то 58% не смогли заметить отсутствие левой ключицы на одном из них. Зато когда рентгенологам сказали, что эти 60 рентгенограмм являются часть серьезных исследований, то отсутствующую ключицу пропустили всего 17% (в 3 раза меньше). Таким образом, клинический намек сильно помогает улучшить качество диагностики;
- при сравнении результатов 20 лучших рентгенологов с точностью диагностики 95% и 20 худших с точностью 75% оказалось, что плохие рентгенологи не только часто ошибались, но и были очень уверены (!) в своей правоте.
В психологии описан эффект Даннинга—Крюгера, за который в 2000 году была присуждена Шнобелевская премия. Эффект Даннинга—Крюгера гласит: люди с низкой квалификацией делают ошибочные выводы, принимают неудачные решения и при этом неспособны осознавать свои ошибки из-за низкого уровня квалификации. Таким образом, менее компетентные люди в целом имеют завышенное мнение о собственных способностях, чем это свойственно людям компетентным, которые к тому же склонны предполагать, что окружающие оценивают их способности так же низко, как и они сами.
- У каждого специалиста есть свой уровень риска. Например, если врач в прошлом пропустил рак, то он будет склонен все сомнительные случае трактовать в пользу более опасного заболевания, а его пациентам придется пройти дополнительные уточняющие исследования;
- степень точности диагностики 148 маммограмм 110 рентгенологами составила от 73% до 97%. Ни один врач не показал 100%-ную точность. У каждого рентгенолога есть риск ошибиться.
- 13 патологоанатомов изучили под микроскопом 1001 биопсию дважды с определенным интервалом времени. В среднем 11% патологоанатомов дали другое заключение, а в группе опытных патологоанатомов новый диагноз был поставлен в 13% случаев.
Контакт с врачом
Отрицательные эмоции притупляют способность врача слушать и думать. Если врач относится к пациенту с неприязнью, то часто перебивает его во время перечисления симптомов, быстро ставит кажущийся наиболее подходящим диагноз и назначает лечение. Негативные эмоции не позволяют избежать ошибочных выводов.
Что можно сделать? Американский пациент может сказать: «Доктор, у меня ощущение, что мы неправильно разговариваем. Давайте будем общаться немного иначе». Однако сами опрошенные врачи на месте пациента предпочли бы обратиться к другому специалисту.
Если врач считает, что у пациента все в порядке (в СНГ: «а что вы хотите в вашем возрасте?», «у всех болят» и др.), можно сказать так: «Доктор, я понимаю, что мои симптомы похожи на возрастные, но мне кажется, что они сильно выражены и выходят за рамки типичных в моем возрасте».
Вопросы пациента, помогающие врачу поставить правильный диагноз
Когда контакт налажен, а жалобы собраны, врач начинает думать над диагнозом. Чтобы направить мысли врача в правильное русло и не позволить «застрять» на первом пришедшем в голову диагнозе, есть три вопроса. Правда, они отнимают время, и не всякий врач будет рад такому пациенту.
- Доктор, что это может быть в самом худшем случае?
Вопрос вполне нормальный, об этом учат думать каждого студента медвуза. Это способ помогает врачу откинуть самый простой вариант диагноза и подумать более глобально.
- Что может быть еще?
- Есть ли какое-то несоответствие предполагаемого диагноза и картины заболевания?
Нередко похожие заболевания отличаются какими-то мелочами, которые легко пропустить. По возможности нужно мыслить «экономно» (принцип Оккама) и пытаться объяснить все симптомы с позиции только одного заболевания, а не 2-3 сопутствующих.
Если лечение не помогает
Часто пациенты жалуются, что, несмотря на лечение, сохраняются болезненные симптомы и плохое самочувствие. Если пациент не выглядит заинтересованным в получении каких-то бонусов, связанных с болезнью (больничный, жалость окружающих и др.), то вместо «с вами уже все в порядке» благоразумнее сказать «я верю, что у вас что-то не так, но пока не выяснил, в чем дело». Заявление «с вами уже все в порядке» намного опаснее. Оно отрицает возможность ошибки (которая всегда возможна) и отделяет психику от тела (иногда отклонение от нормы бывает вызвано психическими установками пациента, а не физиологическими отклонениями).
Если пройдено множество обследований и консультаций специалистов, а диагноз все равно неясен, но врач хочет разобраться, бывает полезно запастись временем и начать рассказывать всё сначала, как будто врач в первый раз вас видит. Какие жалобы, как и когда начиналось? Это требует времени и сил, но помогает заострить внимание на некоторых пропущенных нюансах, нужных для правильной диагностики.
Читайте также:
 molodnews.ru
molodnews.ru
Полезные советы:) спасибо вам за такую статью